Wat zie je op een echo bij een frozen shoulder?
De diagnose frozen shoulder is meestal makkelijk te stellen door lichamelijk onderzoek. Waarom heb je dan nog een echo nodig?
Ja, dat klopt. En een echo heeft vooral zin als de orthopeed meekijkt. Dat is het hele punt van hoe wij werken.
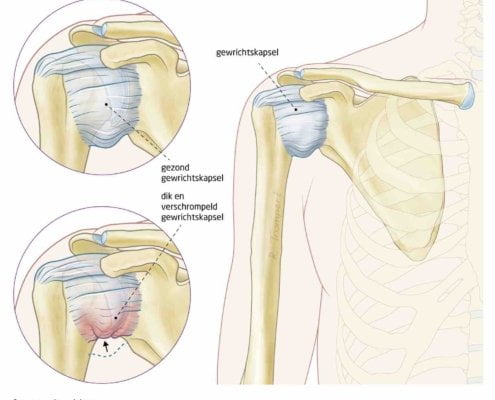
Kijk, een frozen shoulder in een vergevorderd stadium is inderdaad vrij duidelijk. De schouder is pijnlijk én stijf. Maar in het begin is dat helemaal niet zo duidelijk. De patiënt heeft vooral pijn, nog nauwelijks stijfheid. Die klachten lijken van buitenaf sterk op een slijmbeursontsteking of een peesontsteking.
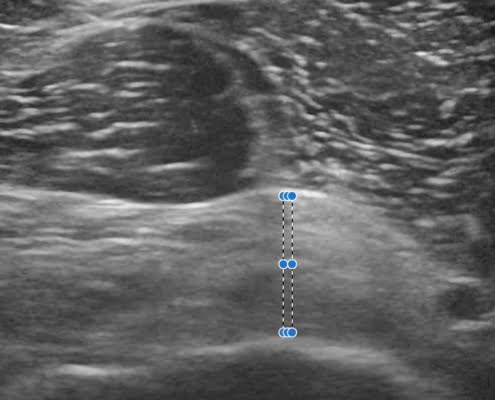
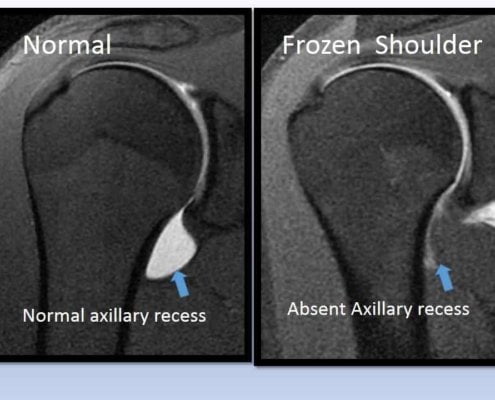
Op een echo zien we vaak al in die vroege fase dat het kapsel gezwollen is. Dat is hét kenmerk van een frozen shoulder. Zonder echo mis je dat. En is de kans groot dat je niet het kapsel behandelt maar de slijmbeurs. Verkeerde plek, verkeerde behandeling.
Het gebeurt ook regelmatig dat mensen meer dan één aandoening in de schouder hebben. Een frozen shoulder mét een peesontsteking of kalk in een pees. Bij oudere patiënten wordt een frozen shoulder vaak aangezien voor artrose en andersom.
Echografie maakt echt het verschil. We zien of het kapsel verdikt is, of er vocht rond de bicepspees zit, of de slijmbeurs gezwollen is, of er sprake is van artrose. Dat zijn allemaal verschillende aandoeningen met een verschillende behandeling.
Daarom is het zo belangrijk dat de orthopeed meekijkt. En het niet achteraf een verslag leest, maar live meekijkt op het scherm. Dan kan hij wat hij voelt bij het lichamelijk onderzoek combineren met wat hij ziet op de echo. Dat is het complete plaatje.
Wat is het eerste dat je ziet als iemand met een frozen shoulder binnenkomt?
Dat hangt er natuurlijk vanaf in welke fase mensen binnenkomen. Wanneer de klachten een beetje gevorderd zijn in de eerste fase hebben ze vooral last van pijn en stijfheid. Ze hebben dan bijvoorbeeld moeite om een hand te geven of een hand uit te strekken. Dat doet zeer. Dat merken ze ook bij dagelijkse handelingen, zoals schakelen in de auto.
Wat we ook altijd doen is kijken naar hoe mensen bewegen. Hoe ze binnenkomen, hoe ze hun jas uitdoen, hoe ze gaan zitten. Daar begint het onderzoek eigenlijk al. Nog voordat we de echo aanzetten.
Kun je op een echo echt het verschil zien tussen frozen shoulder en slijmbeursontsteking?
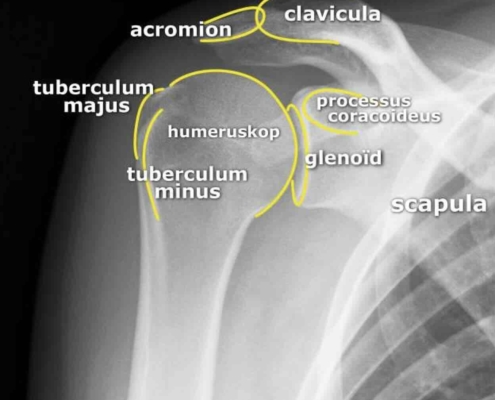
Ja, dat kun je echt goed zien. En het is ook makkelijk te onderscheiden. Een frozen shoulder is een probleem van het schouderkapsel. Dat zit tussen de kop en de kom van de schouder. Dat is een andere plek dan waar de slijmbeurzen zitten. De slijmbeurs en de pezen zitten tussen de schouder en het schouderdak. Het zijn dus andere plekken waar je moet kijken. Twee verschillende buren in dezelfde straat, zeg maar.
Hoe lang duurt een echo-onderzoek van de schouder?
Een minuut of vijf, zes. Dat komt omdat we het al heel lang doen en veel ervaring hebben. Soms is het lastiger. Bijvoorbeeld als mensen veel schade of verschillende aandoeningen hebben. Dan duurt het wat langer.
Wat ook extra tijd kost is het uitleggen van wat je ziet. Het is voor patiënten soms moeilijk voor te stellen wat al die grijswaarden op het scherm betekenen. Het onderzoek zelf gaat dus meestal vrij snel. Maar het uitleggen kost wat meer tijd. En die tijd nemen we. Dat hoort erbij.
Wat is het lastigste om te zien op een echo?
Kleine peesscheurtjes. Partiële rupturen, zoals wij dat noemen. Dat is het meest uitdagend. Als iemand een grote scheur heeft, is dat makkelijk te zien. En een verdikt kapsel bij een frozen shoulder is ook goed waarneembaar.
Maar wanneer er sprake is van kleine scheurtjes bij mensen met meer vetweefsel, dan is het soms lastig om een peesscheur goed in beeld te krijgen. Dat is waar de ervaring het verschil maakt. En het eerlijk durven zeggen als je het niet honderd procent zeker weet.
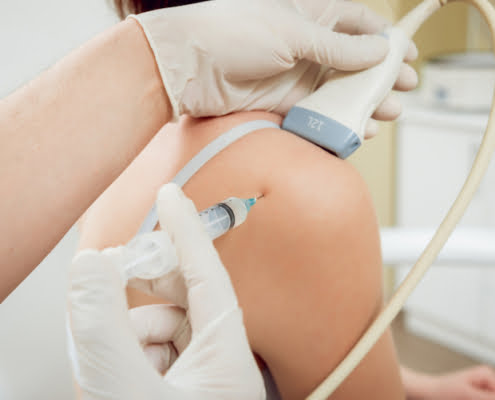
Hoe voelt een echogeleide injectie?
Mensen zijn soms een beetje bang voor een prik. Begrijpelijk. Maar over het algemeen valt het reuze mee. We zien namelijk precies waar we moeten zijn. Met de echo volgen we de naald naar de exacte plek waar we willen prikken.
Bij een frozen shoulder kan het wel wat pijnlijk zijn, omdat het kapsel ontstoken is. Maar uiteindelijk is het binnen tien tot twintig seconden gepiept. Zodra de medicatie in het kapsel zit, kan de naald er direct weer uit. We gaan niet zitten poeren of zoeken. Het is heel gericht: we brengen het kapsel in beeld, we zetten de naald erin, en zodra de medicatie in het kapsel zit bent je klaar.
De meeste tijd zit in de voorbereiding. Schoonmaken, huid en echo ontsmetten, spuit klaarmaken. De prik zelf is een spuitje van een cent.
[/toggle]
[toggle title=”Lees het interview: verwachtingen, geduld en de huisarts”]
Wat verbaast patiënten het meest bij Orthozorg?
De snelheid. Dat die diagnose zo simpel te stellen is. We hebben het binnen een paar minuten gedaan. Dat komt natuurlijk ook omdat we duizenden patiënten hebben onderzocht en over goede apparatuur beschikken.
De diagnose is vrij snel gesteld, want de klassieke patiënt met een frozen shoulder heeft mooie pezen. Daar hoef je niet lang onderzoek naar te doen. We kunnen dus vrij snel tot de kern komen met het lichamelijk en het echografisch onderzoek, waardoor we snel duidelijkheid kunnen geven.
En die duidelijkheid is precies wat mensen nodig hebben. De meeste patiënten zijn toch al maanden onderweg met veel gezeur. Onduidelijkheid over de diagnose. Fysiotherapie die niet heeft geholpen. Veel pijn en slecht slapen. Dan kom je bij ons en binnen een half uur weet je wat er aan de hand is en ben je ook nog vaak behandeld. Dat verbaast mensen. En eerlijk gezegd: het verbaast mij soms dat het elders zo lang moet duren.
Hoe lang duurt het? De meest gestelde vraag
“Hoe lang duurt het?” Daar kunnen we helaas geen duidelijk antwoord op geven. Hetzelfde geldt voor de vraag hoe lang die prik zal helpen, want dat is bij iedereen anders. Bij de meeste mensen helpt het drie tot vier maanden. Maar er zijn ook mensen bij wie de injectie met cortisone onvoldoende werkt. Zij hebben bijvoorbeeld al na vier weken een boosterprik nodig. Er zijn ook patiënten bij wie het te kort helpt of zelfs helemaal niet helpt. Dan moeten we andere oplossingen verzinnen.
Eerlijk antwoord: dat weten we niet precies. Wat we wel weten is dat we de pijn kunnen verminderen. En daar gaat het om.
Wanneer moet je naar Orthozorg komen?
Ik denk eigenlijk niet zo vaak dat mensen eerder naar ons hadden moeten komen. Ik denk gewoon dat je op ons spreekuur kunt komen als je echt veel pijn hebt en ’s nachts niet slaapt. Het is ook verstandig om te komen als er onduidelijkheid is. Of het nou een slijmbeursontsteking is, een frozen shoulder of een peesontsteking.
Daar gaat het eigenlijk om: bij onduidelijkheid en bij veel pijn is het belangrijk om te beginnen met een goede diagnose. En niet door te rommelen met allerlei behandelingen, zoals dry needling, want dat helpt gewoon niet bij een frozen shoulder.
Al maanden fysiotherapie en nog steeds pijn?
Dan zeg ik altijd: het is niet makkelijk om een frozen shoulder te diagnosticeren. Ook bij ons komt het voor dat mensen in eerste instantie denken dat ze een slijmbeursontsteking hebben. We zien ze dan na een tijdje terug omdat de behandeling niet heeft geholpen en dan blijkt dat het kapsel verdikt is.
Dat is allemaal niet zo gek. In West-Friesland zeggen we: “Achteraf kijk je de koe in de kont.” Of zoals Rutte het zei: met de kennis van nu had ik het anders gedaan. Het belangrijkste is dat je op een gegeven moment zegt: dit helpt niet, laten we opnieuw kijken. En dat is precies waarvoor mensen bij ons komen.
Wanneer is het een kwestie van geduld?
Dat zeggen we eerlijk gezegd heel vaak. We kunnen met die injecties de pijn verminderen, maar de stijfheid gaat nooit direct weg. Wat we wel zeggen is dat de pijn in het eerste jaar best goed te behandelen is met een paar prikken. Natuurlijk zijn we er niet voor om veel te prikken in de schouder, want cortisone is nooit echt goed voor een gewricht. Maar voor een frozen shoulder kun je altijd wel een paar injecties krijgen.
Geduld moet je sowieso hebben. Vooral als je ook diabetes hebt. Dan heb je gewoon een langere hersteltijd en moet je rekening houden met een periode van één, twee of drie jaar voordat het weer helemaal goed is. Dat is niet wat mensen willen horen. Maar het is wel eerlijk.
Hoeveel schouders heb je ge-echografeerd?
Dat zou ik nou net niet weten. Ik denk tienduizenden. We zijn nu negentien jaar verder sinds we ons eerste echoapparaat kochten. Er is een bekende theorie dat je tienduizend uur ergens in moet steken om iets echt onder de knie te krijgen. Dat hebben we hier met echografie ruimschoots gedaan. En we zijn nog steeds aan het leren.
Wat vind je het leukste aan je werk?
Dat je in een half uurtje meestal een puzzeltje oplost. Samenwerken met de orthopeed of sportarts is hartstikke leuk. En het mooie is dat de patiënt meestal binnen één of twee consulten weet wat hij heeft. Het zijn geen lange trajecten waar van alles weer vertraging oploopt. De kracht zit in de snelheid van het consult, wat we allemaal kunnen doen in zo’n kort tijdsbestek, en die nauwe samenwerking met een medisch specialist. Dat leidt meestal tot een goede oplossing waar patiënten erg blij mee zijn. Dat maakt het leuk.
Wat moeten huisartsen weten over frozen shoulder?
Dat het kapsel waar je in prikt heel dun is. Ik geloof best dat huisartsen heel goed kunnen prikken. We kennen de verhalen van: “Ik ben dertig jaar huisarts en ik heb nog nooit misgeprikt, want ik prik altijd raak.”
De literatuur zegt echter iets anders. Wat de onderzoeken laten zien over blind prikken vergeleken met echogeleid prikken is duidelijk. Het is gewoon heel makkelijk om de medicatie buiten het kapsel te spuiten. Als je het eenmaal met echogeleiding hebt gedaan, dan wil je niet anders. Je kunt er zonder beeldvorming simpelweg niet op vertrouwen dat het spul echt in het kapsel zit. Dat kapsel is misschien maar een millimeter dik. Bij de ene patiënt staat het bol, bij de ander niet.
Soms is het best een klusje om de medicatie echt in het kapsel te krijgen. En dat is eigenlijk het belangrijkste wat ik wil zeggen.
[/toggle]
[/toggles]